Las úlceras venosas representan entre el 80-90% del total de las úlceras de extremidades siendo, aproximadamente, tres veces más frecuentes en mujeres que en hombres. La razón es el mayor riesgo de sufrir trombosis venosas y venas varicosas durante el embarazo. La incidencia de las úlceras venosas aumenta a partir de los 65 años. Además de suponer una importante utilización de recursos humanos y materiales, ocasiona un fuerte impacto social al causar altas tasas de incapacidad laboral. En España, y según datos que se estiman a la baja, entre 250.000 y 300.000 personas están afectadas por úlceras venosas.
Las úlceras venosas suponen entre el 80% y el 90% de las úlceras de pierna. Se calcula que entre un 4% y un 40% de la población sufre insuficiencia venosa, problemas que pueden originar heridas de esta tipología. Según datos del Grupo Nacional para el Estudio y Asesoramiento en Úlceras por Presión y Heridas Crónicas, GNEAUPP, las úlceras venosas representan el 69% de las úlceras de pierna en España.
Causas
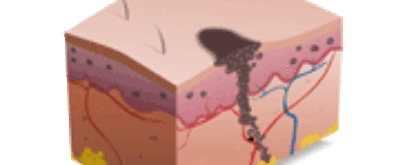
Cualquier persona con problemas de circulación, especialmente aquellas con hipertensión, diabéticas, fumadoras o de edad avanzada y pluripatologías asociadas puede presentar úlceras venosas. Básicamente, el problema radica en la ausencia de una circulación venosa adecuada en las extremidades inferiores que provoca una acumulación de sangre, conocida como estasis, con un aumento de la presión en las zonas de acumulación.
La sangre, que se va acumulando de manera progresiva, pasa a las venas más superficiales hasta saturar las vías alternativas que existen para compensar el circuito circulatorio (venas puente) y terminan por provocar una acumulación de líquidos en la zona afectada. Los líquidos adicionales que se acumulan en esta zona dificultan la capacidad de la sangre para nutrir las células y eliminar los productos de desecho, lo que hace que el tejido se vuelva frágil, presentando dermatitis. Además, el exceso de líquido también induce una incompetencia del tejido linfático. Esto origina, asimismo, edema, uno de los signos más habituales de las lesiones vasculares.
Este trastorno es más común en los tobillos, que es donde existe menos tejido de sostén. A medida que la piel se adelgaza y se inflama es más susceptible de sufrir heridas. La piel puede tornarse ocre (por los depósitos de hemosiderina proveniente de la hemoglobina acumulada) y posteriormente, gruesa, quizás ayudada por un rascado excesivo por la presencia de prurito importante. Las venas varicosas, la insuficiencia cardiaca congestiva y otras afecciones pueden producir una hinchazón en brazos y piernas, en especial en los pies y los tobillos.
Si la zona perilesional presenta aumento de temperatura, incremento del dolor, produce mal olor o más exudado de lo habitual, es necesario consultar con el profesional de saludLas úlceras vasculares, habitualmente poco profundas, suelen presentar una evolución muy lenta y frecuentes problemas en la piel circundante. Es importante saber que, aunque la úlcera venosa se puede producir en poco tiempo, el tratamiento hasta conseguir una total curación, por lo general, abarca un periodo largo. Si la causa principal no se trata, en este caso la insuficiencia venosa, más difícil será conseguir la curación completa de la úlcera y la posibilidad de recidiva será mayor. De hecho, puesto que la insuficiencia venosa es de por vida, el paciente necesitará tratamiento también de por vida.
Una evolución lenta no se traduce en un tratamiento erróneo ya que existen diversos factores que pueden entorpecer su buena evolución. Es por ello que un buen control de las patologías asociadas favorece su cicatrización a la vez que evita recidivas.
Consejos para los pacientes
La manera de evitar en lo posible su aparición es llevar un buen control de aquellas patologías concomitantes. Mantener a ralla la hipertensión, conseguir un perfil glicérico adecuado, abandonar el hábito tabáquico y, sobre todo, evitar el sobrepeso (ya que afecta al mal control de las otras patologías) son algunas de las recomendaciones básicas que indican los expertos. Algunas de las recomendaciones higiénico-dietéticas más sencillas son evitar ropa o medias y calcetines que aprieten así como el uso de zapatos ajustados. La realización de ejercicio de forma regular como caminar ayuda a estimular el retorno venoso. Durante los periodos de descanso es aconsejable elevar las extremidades inferiores por encima de la cadera, sin cruzarlas. Por el contrario, no es recomendable pasar demasiado tiempo de pie sin andar.
Uno de los puntos más importantes en la prevención es un adecuado cuidado de la piel. La correcta higiene, de forma diaria, de la piel de piernas y pies consiste en usar poca cantidad de jabón sin restregar, un buen aclarado y un secado meticuloso sin frotar. El pH del jabón ha de ser lo más cercano al de la piel, de 5,5, para evitar resecar la zona en exceso. Por el mismo motivo, está contraindicado el uso de cualquier tipo de alcohol en la piel, incluido colonias. Con la aplicación de productos hidratantes hay que ir con sumo cuidado debido a que la piel con alteración venosa es altamente sensible y alérgica a algunos de los productos incluidos como son parabenes, cholorocresol, lanolinas, cetil-cetostearyl-stearyl alcohol y gomas, entre otros.
En cualquier situación donde se presente una lesión hay que acudir al profesional de salud para que realice una valoración adecuada. Si se usan apósitos y productos para favorecer la curación de las heridas, los expertos recomiendan seguir las indicaciones. Realizar las curas en un lugar limpio y bien iluminado, previo y posterior lavado de las manos para evitar posibles infecciones cruzadas, lavar la herida sin restregar y en el caso de secarla hacerlo mediante suaves toques con una gasa estéril, son puntos tan importantes como sencillos. Los apósitos hay que cambiarlos según la prescripción correspondiente. No debe pasar por alto que tanto la lesión como la piel que la rodea (zona perilesional) puede presentar dolor, prurito o, por el contrario, no producir molestia alguna. En presencia de infección en la herida puede aparecer, eventualmente, fiebre, dolor y malestar general.
En el caso de que la zona perilesional presente rojez, aumento de temperatura local, incremento del dolor, mal olor, más tasa de exudado de lo habitual o la úlcera no mejora, o hay fiebre o malestar general sin motivo aparente, es necesario consultar con el profesional médico o de enfermería.
 Estudios recientes han demostrado la efectividad de los ácidos grasos hiperoxigenados (AGHO) y de las emulsiones formuladas a partir de ellos en la prevención de úlceras por presión y, por extensión, en la prevención de úlceras vasculares y pie diabético, así como en el tratamiento de sus estadios iniciales con piel íntegra. Los AGHO posibilitan una óptima hidratación de la piel, mejorando su resistencia frente a la fricción y la presión, aumentando la resistencia de la piel, sobre todo la senil, favoreciendo el aumento de circulación capilar y mejorando las condiciones locales de la piel expuesta a isquemias prolongadas.
Estudios recientes han demostrado la efectividad de los ácidos grasos hiperoxigenados (AGHO) y de las emulsiones formuladas a partir de ellos en la prevención de úlceras por presión y, por extensión, en la prevención de úlceras vasculares y pie diabético, así como en el tratamiento de sus estadios iniciales con piel íntegra. Los AGHO posibilitan una óptima hidratación de la piel, mejorando su resistencia frente a la fricción y la presión, aumentando la resistencia de la piel, sobre todo la senil, favoreciendo el aumento de circulación capilar y mejorando las condiciones locales de la piel expuesta a isquemias prolongadas.
La importancia de la utilización de ácidos grasos hiperoxigenados junto a todas las medidas generales de prevención indicadas por los expertos del GNEAUPP, está demostrada con evidencias científicas que revelan un efecto antiradical y mejoran la microcirculación del tejido. Pero igual que sucede con las Superficies Especiales para el Manejo de la Presión (SEMP) o los apósitos, las evidencias disponibles no se pueden hacer extensibles a todos los productos comercializados que contengan AGHO en su composición. Cada uno de ellos posee unas características determinadas, por lo que la elección de un producto debe estar fundamentada en documentos avalados.