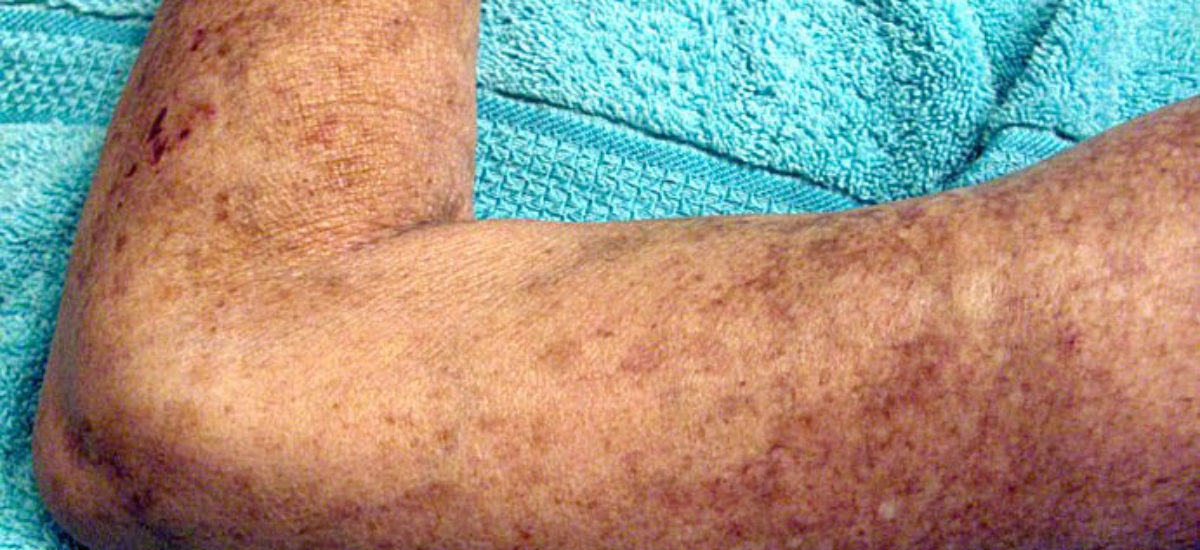
La esclerodermia es una enfermedad rara que afecta a una de cada 5.000 personas, aunque su incidencia aumenta de manera progresiva. También se conoce como esclerosis sistémica y afecta a adultos jóvenes, sobre todo mujeres, de 30 años y sanos. Cuando ataca a la población masculina, es en general más agresiva. Es una enfermedad del tejido conectivo que provoca cambios en la piel, los vasos sanguíneos, los músculos y los órganos internos debido a la acumulación de colágeno, la proteína estructural más abundante en el organismo. A menudo, implica insuficiencia cardiaca y pulmonar. Es frecuente que las personas afectadas carezcan de antecedentes familiares, un factor que impide el uso de técnicas genéticas para elaborar un mapa de los genes involucrados en la enfermedad. Un estudio reciente ha permitido descubrir la clave de su desarrollo y ha abierto las puertas a un posible tratamiento de la enfermedad, para la que todavía no hay solución.
Estudio genético
Imagen: Wikimedia
Investigadores de la Escuela de Medicina de la Universidad Johns Hopkins (EE.UU.) se han centrado en una rara forma hereditaria de fibrosis en la piel, el síndrome de la piel dura, con la esperanza de poder relacionar sus mecanismos moleculares con los de la esclerodermia. Ambas tienen como rasgo distintivo un exceso de colágeno, una proteína que se halla en los tejidos conectivos y cuya producción excesiva provoca el endurecimiento (fibrosis) de las áreas afectadas. Tres trabajos paralelos llevados a cabo en el mismo centro han podido dar con un rasgo común a ambas enfermedades y el papel del colágeno: la proteína fibrilina-1.
En una investigación, se descubrió que esta proteína regula la molécula que induce a las células a producir más colágeno. Otro trabajo asoció el gen de la proteína con fibrosis en ratones. Por último, el tratamiento de una paciente con síndrome de la piel dura, que había tenido problemas oculares asociados con el síndrome de Marfan (causado por una mutación en el gen que determina la estructura de la fibrilina-1), acabó de aunar las coincidencias.
Los síntomas, de distinta gravedad, son fatiga, falta de energía, debilidad general, pérdida de peso, dolores musculares e inflamación de las manos
Los investigadores secuenciaron el gen «fibrilina-1» en pacientes con síndrome de la piel dura y detectaron las mutaciones necesarias para desarrollar la enfermedad. Un examen adicional constató que estas mutaciones no permiten que fibrilina-1 interactúe con las células vecinas, lo que acaba por provocar una producción excesiva de colágeno en el exterior de las células. El análisis de biopsias posteriores de personas con esclerodermia mostraron las mismas anomalías que las de personas con el síndrome de la piel dura. Todavía se desconocen los mecanismos moleculares exactos que subyacen en la esclerodermia, pero esta nueva asociación con la fibrilina-1 abre nuevas vías terapéuticas.
Más frecuente, más incapacidad
Hasta ahora, la producción excesiva de colágeno se había relacionado con varias posibilidades. En primer lugar, con un mal funcionamiento del sistema inmunológico. Según esta teoría, la alteración provocaría que el propio sistema de defensa actuara en contra del organismo mediante la creación de citocinas, que estimularían la secreción excesiva de colágeno. Otra teoría apuntaba a los vasos sanguíneos afectados, que sufren estrechamiento y endurecimiento, lo que causaría más daño a los propios vasos y a los órganos en los que desembocan.
Es imprescindible detectar las causas que provocan esclerodermia. El pasado año, en el trascurso del primer día dedicado a la enfermedad, la Sociedad Española de Esclerodermia alertó del aumento de su incidencia. Además, esta patología implica una gran discapacidad y dependencia.
Multitud de síntomas
Su diagnóstico es difícil. Las personas manifiestan una gran variedad de síntomas no específicos que evolucionan de leves a graves: fatiga de distinto grado, falta de energía, debilidad general, pérdida de peso, dolores musculares e inflamación de las manos. Este último es el síntoma más frecuente. La mitad de los pacientes tienen las manos amoratadas o blanquecinas, además de falta de movilidad.
Junto con estas señales, la enfermedad puede desarrollarse, además, de dos formas diferenciadas: localizada y sistémica. En el primer caso, afecta sobre todo a la piel y a algunos tejidos -en su mayoría, sólo provoca problemas estéticos-, pero sin afectar a los órganos internos. Cuando se desarrolla de forma sistémica, afecta a cualquier parte del organismo y daña el sistema inmunológico además de tejidos internos, como los pulmones o los vasos sanguíneos.
El nuevo trabajo arroja luz sobre posibles tratamientos curativos. En la actualidad, los tratamientos se centran en aliviar los síntomas y son terapias muy personalizadas, debido a la variedad de síntomas de los pacientes.
 Imagen: seer
Imagen: seer
Muchas enfermedades originan incapacidad para vivir el día a día con normalidad. Hasta más de 100 patologías con síntomas parecidos dificultan la vida cotidiana de los afectados. Junto con la esclerodermia, destacan la artritis, el lupus eritematoso, el síndrome de Sjögren, las vasculitis o las miopatías. Los pacientes pueden pasar de estar asintomáticos a ingresar en un centro hospitalario durante una larga temporada.
Todas son enfermedades sistémicas autoinmunes, trastornos en los que las defensas del organismo fabrican anticuerpos que dañan las propias células del cuerpo. La piel, los tejidos conjuntivos y los conectivos, como cartílagos, huesos y tendones, son los más afectados, pero también pueden alterarse los nervios y los músculos, entre otros.
Según datos recientes de la Sociedad Española de Reumatología (SER), una de cada cuatro consultas en los servicios de reumatología de los hospitales españoles se relaciona con alguna de estas enfermedades. Si bien por separado afectan a un número limitado de personas, en conjunto son más de un millón y medio, una cifra que destaca la importancia de este grupo de patologías, tanto en términos económicos como sociales.