Controlar la diabetes es, todavía hoy, la asignatura pendiente para muchos pacientes que la sufren y para sus médicos. Por eso, en esta nueva edición del Día Mundial de la Diabetes, que se celebra hoy 14 de noviembre, se repite el lema de otros años: “Toma el control de la diabetes ¡ya!”. Y por este motivo, los especialistas no se cansan de insistir sobre la importancia de la educación en la diabetes. De la misma manera, en este artículo se hace hincapié en el valor de adoptar unos estilos de vida adecuados, donde la actividad física y la dieta sean los pilares básicos.
La diabetes afecta al 13,8% de personas de más de 18 años y el 6% desconocen que la padecen, según el estudio «Di@bet.es». Esto significa que casi el 40% de las personas que sufren diabetes lo ignoran. Además, el 25% de los afectados tiene algún otro trastorno metabólico relacionado con los hidratos de carbono y, por lo tanto, más riesgo que la población general de desarrollar diabetes en el futuro. Estas otras personas cuentan con una glucemia alterada en ayunas o una curva de mala tolerancia a la glucosa, según información de la Sociedad Española de Diabetes (SED).
«Estas cifras están muy relacionadas con la diabetes de tipo 2 y la obesidad. Debemos actuar a este nivel. Solo frenando los estilos de vida inadecuados y modificándolos podemos lograr el control de la enfermedad en el 80% de estas personas», afirma Sonia Gaztambide, presidenta de la SED. Precisamente, el Día Mundial de la Diabetes, que se celebra hoy 14 de noviembre, se dedica a ese objetivo bajo el lema «Toma el control de la diabetes ¡ya!».
Con la modificación de los estilos de vida inadecuados, el 80% de las personas diabéticas controlarían su enfermedadUna de las dificultades que se constatan en el control de la diabetes es que la enfermedad es silente y los tratamientos que se aplican se dirigen a la prevención de sus complicaciones y riesgos futuros, como problemas oftálmicos graves, cardiovasculares (infartos) y cerebrales (embolias) y lesiones de pie. Por eso, a los pacientes les cuesta cumplirlos. Entre tres y cuatro pacientes de cada diez tienen dificultad para cumplir bien el tratamiento, según Francesc Xavier Cos, miembro de REDGDPS (Red de Grupos de Estudio para la Diabetes en Atención Primaria de la Salud) y vicepresidente del Grupo Europeo de Diabetes en Atención Primaria (PCDE), quien en fechas recientes ha participado en la jornada Intercambio Global sobre Diabetes en Atención Primaria, organizada por la Alianza Boerhinger Lilly en Diabetes.
Diabetes: ejercicio y dieta
«El primer tratamiento de la diabetes sigue siendo la adopción de unos estilos de vida adecuados. La actividad física debe ser una cuestión central en el tratamiento y la dieta no debe ser cosmética, para unos días, sino un cambio de ahora en adelante que se ha de producir para convivir con la diabetes, que es una condición de vida. Nuestro reto es que tanto los profesionales sanitarios como los pacientes entiendan que el ejercicio físico y la alimentación adecuada son un aspecto clave del tratamiento de la diabetes. Solo con estas medidas, el 35% ya consiguen controlarla y no necesitan otras terapias vigentes», explica Cos.
Así lo ha demostrado el estudio PREDICE, del grupo DE-PLAN Diabetes-CAT, que ha constatado que es posible reducir la incidencia de la diabetes de tipo 2 solo mediante una intervención intensiva del estilo de vida llevada a cabo desde la atención primaria.
Mantenerse activo físicamente es tan importante que solo estar de pie, frente a la posición sedente, ya parece tener un efecto beneficioso para la salud. De hecho, hay una unidad de investigación en Leicester (Reino Unido), dirigida por los profesores Melanie L. Davis y K. Khunti, que estudian sobre los estilos de vida y que investigan si las horas del día que se está de pie, frente a las que se permanece sentado, tienen una influencia importante en la prevención de la diabetes y otras enfermedades. Para ello contabilizan las horas que los voluntarios están sentados o de pie e, incluso, han puesto a disposición de sus trabajadores unas mesas adaptadas, de modo que puedan trabajar de pie algunas horas al día, informa Cos.
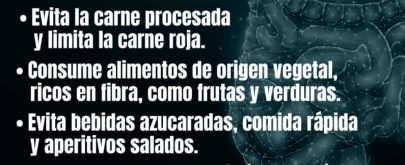
Asimismo, este experto recuerda que el paciente diabético puede comer casi de todo, pero en determinadas cantidades y evitando los productos que contienen azúcares directos y bebidas azucaradas.
Programas de educación en diabetes
La adopción de estilos de vida saludables a menudo requiere del seguimiento de un programa de educación diabetológica, que suele estar más desarrollada en la atención especializada u hospitales, que en la atención primaria. Por norma general, la realiza el personal de enfermería, aunque también puede hacerlo el médico, y es crucial para conseguir un buen control de la enfermedad diabética. Hace poco, investigadores italianos presentaron en el reciente Congreso Anual de la Sociedad Española de Diabetes, celebrado en Vigo (Pontevedra), un trabajo que concluye que la educación grupal de los pacientes diabéticos, durante dos o tres años, permite que logren una mejora en los objetivos de control glucémico, es decir, mejores niveles de hemoglobina glicosilada (una prueba de laboratorio utilizada para saber si el control que realiza el paciente sobre la diabetes ha sido bueno durante los últimos tres o cuatro meses) y el desarrollo de menos complicaciones crónicas en el futuro.
¿En qué consiste esta educación diabetológica? Varía en función de los pacientes. «La educación diabetológica puede variar desde un programa muy elemental hasta el más amplio, en función del perfil de los pacientes», indica Gaztambide.
Algunos precisan educación en estilos de vida para retomar la senda de los buenos hábitos, ya que solo con una intervención en los estilos de vida consiguen un control aceptable.
Quienes toman fármacos orales necesitan saber cómo funcionan. Los que se tratan con insulina, cómo ponérsela, qué momento es el más adecuado para administrársela, cómo analizar los resultados del control glucémico y cómo modificar las dosis.
Otras personas no solo deben controlar su diabetes, sino también aprender a controlar otros factores de riesgo como la hipertensión, la hiperlipemia, el tabaquismo y mejorar el control de la enfermedad para que no surjan complicaciones en el futuro.
Por último, los pacientes con bombas de infusión continua, que les provee de insulina, necesitan una educación en diabetes muy superior.
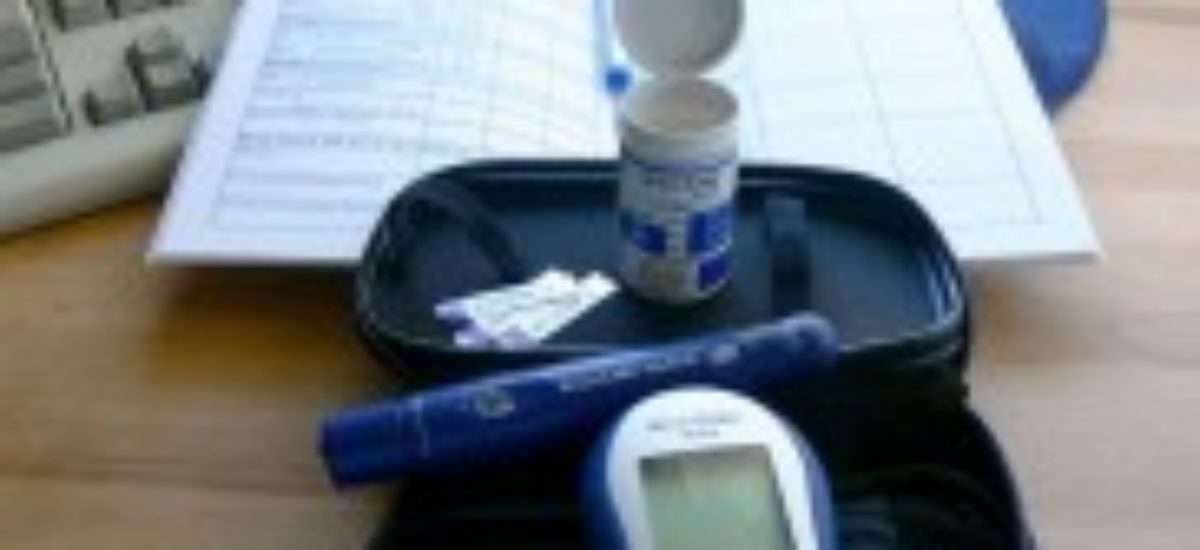
Los avances terapéuticos que se han producido en los últimos años para controlar la diabetes son múltiples. Han mejorado los tipos de insulina y el año que viene se comercializará en España una nueva, Degludec, que tiene un menor riesgo de bajadas de azúcar (hipoglucemias) y que resulta más cómoda de administrar. También se han desarrollado nuevos sistemas de medición de la glucosa más ágiles, útiles tanto para los médicos como para los pacientes. Y han surgido nuevos métodos de administración de la insulina que, para algunos tipos de diabéticos, mejora la capacidad de medir de forma continua la glucosa, como la colocación de unos sensores que la miden a cada momento, lo que les ayuda a cumplir mejor el tratamiento y a modificar mejor las pautas de insulinas que deben administrarse.
Asimismo, han surgido nuevos fármacos para el tratamiento de la diabetes mellitus de tipo 2 que actúan por diferentes mecanismos. Pero, como señala el experto Francesc Xavier Cos, hoy en día aún no se dispone de un seguimiento suficiente de estas medicaciones y que tienen un coste anual muy elevado. Así los fármacos análogos de GLP-1 cuestan entre 3.000 y 3.500 euros al año y los inhibidores de la DPP-4 entre 600 y 700 euros al año.
Otros tratamientos que se están realizando, todavía experimentales y a los que no son candidatos todos los pacientes, son el trasplante de páncreas y el trasplante de islotes pancreáticos (de las células beta productoras de insulina), además de la investigación en la obtención de un páncreas artificial. Hoy, aún no se ha hallado una cura definitiva para la enfermedad que, una vez que surge, es crónica.