Extirpar o circunvalar parte del aparato digestivo, un tratamiento ya estándar para determinados casos de obesidad, produce en enfermos no obesos con diabetes tipo 2 mal controlada una mejoría espectacular y casi inmediata en los síntomas de la enfermedad. Nace la cirugía metabólica como una alternativa terapéutica más para una de las enfermedades de mayor crecimiento en el mundo.
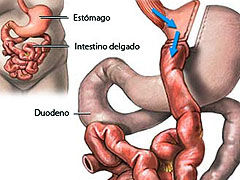 Imagen: NLM
Imagen: NLM
Los médicos se preguntan todavía por qué exactamente, pero los hechos están ahí. A los pocos días de realizar un tipo de puente gástrico, que consiste en la exclusión del duodeno, en un paciente obeso que además tiene diabetes 2, es muy probable que bajen espectacularmente los niveles de glucosa, incluso antes que se aprecie pérdida de peso y que se mantengan bajos. Así se pusieron los especialistas sobre la pista, pero el conocimiento acumulado les ha indicado que no es necesario que el paciente de diabetes 2 sea obeso para que se beneficie de la cirugía bariátrica, como se denomina genéricamente este tipo de operaciones.
El duodeno, en el punto de mira
El duodeno es el primer segmento del intestino delgado y en la operación se impide que la comida pase por él y por las inmediaciones del páncreas. Se sabe que la acumulación de grasas en el abdomen está relacionada con la manifestación de la diabetes tipo 2, y que el tratamiento de primera elección es la dieta y el ejercicio. Ahora se ha comprobado que el factor de localización de las grasas también se puede aplicar a la comida: si tiene un tránsito más rápido y además no pasa por el duodeno se reduce el desequilibrio metabólico propio de la diabetes.
Se han hecho ensayos también con otros tipos de cirugía bariátrica, desde hace años y casi siempre con pacientes obesos, pero parece que los mejores resultados se están obteniendo con la exclusión del duodeno. Un equipo internacional de cirujanos afirma que ha realizado la operación con efectos positivos en siete pacientes no obesos de diabetes 2, aunque los resultados todavía no se han publicado en revistas científicas.
Por ser un procedimiento agresivo, la intervención bariátrica sólo estaría indicada en algunos pacientes con diabetes de tipo 2
Uno de los integrantes del equipo, el italiano Francesco Rubino, de la Universidad Católica de Roma, ha señalado que las operaciones se han hecho en varios países en desarrollo y que se están realizando nuevos ensayos clínicos en muchos otros, incluidos Italia, Estados Unidos, Japón y China. Según este especialista, en el duodeno podría estar el origen de la señal metabólica que causa la resistencia a la insulina. «Esta señal molecular, que sería segregada en respuesta al paso de los nutrientes, está posiblemente exagerada o mal sincronizada en los pacientes diabéticos, impidiendo la regulación correcta de los niveles de insulina y de glucosa en la sangre», afirma.
Reducción del proceso metabólico
En el Hospital Río Hortega, de Valladolid, se ha querido profundizar en las causas de los efectos beneficiosos de la cirugía, y se han investigado la regulación hormonal y el perfil glucémico con y sin la operación. En una información publicada recientemente, los responsables de la Unidad de Apoyo a la Investigación del citado hospital explicaban que se trabajó con doce ratas diabéticas no obesas, importadas de Dinamarca, como modelo animal.
Los resultados indican que al pasar los alimentos por la región duodenoyeyunal se producen una serie de procesos hormonales que tienden a elevar los niveles de azúcar en la sangre. Con la reducción de este proceso metabólico se mejora el control glucémico. Los cambios hormonales que produce la cirugía implican un descenso significativo en los niveles de leptina (hormona producida mayormente por las células grasas) y, de forma más leve, de glucagón (que actúa en el metabolismo de los hidratos de carbono), indicaron los especialistas.
El movimiento en pro de la aplicación de la ya llamada cirugía metabólica, con todas las precauciones necesarias, ha llegado a los poderosos foros que suponen las reuniones de la Asociación Americana de Diabetes y la Asociación Americana de Endocrinólogos Clínicos, en los cuales se ha pedido que se realicen todos los ensayos necesarios y se establezcan normas y protocolos para su aplicación. Por ser un procedimiento agresivo, sólo estaría indicada en principio en algunos pacientes con diabetes de tipo 2.
Según ha explicado el cirujano español, especializado en obesidad, Juan Carlos Ruiz de Adana a diversos medios de comunicación, la exclusión del duodeno está indicada por ahora únicamente para personas con diabetes mal controlada y que requieren mucha insulina. Ha habido casos de personas que han pasado de inyectarse 50 o 60 unidades de insulina a dejar de utilizarla en sólo 15 días, señala el especialista.
La diabetes tipo 2 es la enfermedad que más aumenta actualmente en el mundo. Está asociada al modo de vida occidental y, a diferencia de la diabetes tipo 1, se manifiesta en la edad adulta. Actualmente se estima que 150 millones de personas en todo el mundo sufren este trastorno, que se asocia a la obesidad en más de la mitad de los casos, y se estima que esta cifra aumentará de forma significativa en los próximos años.
Es una enfermedad progresiva y sin cura, que necesita un control continuo y se beneficia tanto de un diagnóstico precoz como de herramientas como una nutrición adecuada y el ejercicio físico. Si avanza la enfermedad el paciente tendrá que empezar a tomar insulina. El duodeno, objeto principal en la cirugía bariátrica para la diabetes, se extiende desde el píloro del estómago al yeyuno, segunda porción del intestino delgado. Recibe la bilis de la vesícula biliar, a través del conducto biliar común, y el jugo pancreático.