Las estadísticas son abrumadoras. En los países industrializados, una de cada diez mujeres es candidata a padecer cáncer de mama a lo largo de su vida. Uno de los mejores modos para intentar poner freno a estas cifras es la detección precoz, y en este campo juega un papel fundamental una técnica que se utilizó por primera vez en 1910, pero que no se generalizó hasta los años 80: la mamografía. Objeto de controversia sobre su idoneidad y eficacia para reducir la morbilidad de este tipo de cáncer, no cabe duda de su utilidad para detectar actividad tumoral, aunque se desaconseja realizar la prueba a mujeres menores de 35 años, ya que lo incierto de los resultados que se puedan obtener a esta edad no compensa los costes de la técnica, según los expertos.
Que el cáncer puede aparecer a cualquier edad es evidente. Pero también es cierto que los tumores de mama suelen darse con más frecuencia entre las mujeres mayores de 50 años. Esta es una de las razones por las que hasta esa edad un gran número de expertos desaconseja que se realicen mamografías de manera periódica, ya que los posibles beneficios que puedan obtenerse no compensan los riesgos y el coste de la prueba. En la actualidad el criterio general (en España cada comunidad autónoma puede aplicar un parámetro) es que las mujeres menores de 35 años, algunos expertos elevan la edad mínima a los 40 ó 45 años, no necesitan realizarse esta prueba salvo que tengan antecedentes familiares de cáncer de mama, según la Asociación Española contra el Cáncer. Ginecólogos y radiólogos arguyen una razón más que la escasez de tumores antes de la cincuentena para desaconsejar esta técnica en mujeres jóvenes: la prueba suele dar muchos falsos positivos porque las mamas son aún muy densas, con poca grasa y es difícil distinguir en ellas cualquier masa o nódulo.
Tampoco en la cuarentena debe abusarse de esta técnica, aseguran los expertos. Para esta franja de edad aconsejan que la mujer que tenga antecedentes familiares se realice la prueba anualmente, pero si no existen tales antecedentes y la mujer o el ginecólogo no palpan nódulos la periodicidad de la prueba será bianual. Esta periodicidad, que los ginecólogos recomiendan sobre todo para las mujeres que ya han cumplido el medio siglo de vida, debe continuar hasta los 64 años si no se presentan problemas.
¿Por qué radiólogos, oncólogos y ginecólogos dan tanta importancia a la edad en que realizar la primera mamografía y a su periodicidad? La razón estriba en que, a pesar de su probada utilidad para detectar actividad tumoral en la mama y el hecho de que reduzca la mortalidad relacionada con cáncer de mama entre un 20% y un 30%, la mamografía es una prueba que ha suscitado un gran debate por las limitaciones que todavía presenta.
Un método controvertido
Cuando en 1895 William Conrad Roentgen descubrió los Rayos X durante la práctica con tubos de Crokes al vacío, con toda seguridad no era consciente de hasta qué punto sería definitivo su hallazgo. Utilizado en diversos campos de la Medicina, hasta el año 1910 no se usó por primera vez un equipo de radiaciones ionizantes para obtener imágenes de las glándulas mamarias, lo que se llamó mamografía. Muchos más años tuvieron que pasar hasta que este método se generalizase y llegara a toda la población sanitaria del mundo industrializado, cosa que no tuvo lugar hasta principios de la década de los 80.
La edad, los antecedentes familiares y la identificación de genes específicos aconsejan la revisión periódica de los senos mediante mamografías incluso en ausencia de síntomas
Apoyada por los expertos como uno de los mejores aliados de la detección precoz del cáncer de mama, el debate en torno a la bondad de esta prueba comenzó en el año 2000, cuando los resultados de un estudio danés cuestionaron la validez de cinco de ocho estudios aleatorios apoyando los beneficios de la mamografía. A pesar de que las revisiones posteriores hallaron que cuatro de los cinco estudios no tenían error, el debate persiste y el propio National Cancer Institute de Estados Unidos ha llegado a revelar que los beneficios de la mamografía son inciertos, ya que se trata de una técnica con serias limitaciones y, aunque teóricamente puede detectar tumores entre 6 y 17 meses antes de que sean palpables, estudios rigurosos nunca han tenido una precisión diagnóstica superior al 52%.
Algunos expertos van más allá. Así, Van Netten, del Royal Jubilee Hospital de Londres, asegura que las mamografías no sólo son inexactas, sino que pueden provocar la diseminación de células cancerosas procedentes de las masas tumorales existentes. ¿Cómo? Porque durante la realización de la prueba se somete a la mama a un grado de presión axial que puede hacer que las células cancerosas se muevan por el tejido extendiéndose a otras áreas del organismo y llegar al torrente sanguíneo.
Otros especialistas estiman que realizar mamografías frecuentes para hacer un diagnóstico precoz podría tener un efecto perjudicial y favorecer la aparición de tumores por someter a la mujer a más radiación de la conveniente. Sin embargo, un estudio publicado en la revista The Lancet Oncology desmiente este último argumento y explica que la radiación a la que se someten las mujeres que tienen que vigilarse más de lo habitual por tener alto riesgo de cáncer de mama no es perjudicial, y que el beneficio de la detección precoz supera al riesgo que produce la radiación acumulada. ¿Supera también el posible beneficio los costes de esta prueba?
Una cuestión de costes
La detección precoz del cáncer de mama en realidad ni previene ni evita la enfermedad. Simplemente revela la existencia de un nódulo potencialmente canceroso en mujeres asintomáticas tiempo antes de que se manifieste. La finalidad de los programas de prevención entre los que se incluyen las mamografías es reducir la mortalidad prematura por cáncer de mama y aumentar la supervivencia. Pero las mamografías, aunque salvan vidas, también pueden provocar falsos positivos. Y con relativa frecuencia, sobre todo entre las mujeres más jóvenes.
Los falsos positivos generan en la mujer un estado de ansiedad que la obliga, además, a realizarse otras muchas pruebas. Todas ellas costosas y, en estos casos, inútiles. Según los detractores de la financiación pública de las campañas de detección precoz de cáncer de mama a través de este método, el beneficio de la realización de mamografías en mujeres menores de 50 años es marginal, y los costes en los que se incurre son demasiado elevados.
En el ángulo opuesto están quienes argumentan que el creciente número de mujeres que pasan por el mamógrafo ayuda a reducir el coste de cada mamografía y amortiza antes la inversión, lo cual hace eficiente este servicio. Pero, como indican los expertos, no hay que olvidar que la detección precoz no basta y sólo debe hacerse si después se garantiza también un tratamiento precoz y efectivo.
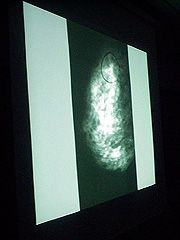 La mamografía es una técnica que consiste en tomar una imagen de las mamas con rayos X, de manera que puedan observarse posibles alteraciones. La imagen del tejido mamario interno se obtiene porque algunos rayos se absorben, pero otros atraviesan la mama y proyectan una película o imágenes digitales. La unidad de mamografía es una caja rectangular donde está el tubo que produce los rayos. Acoplado a esta unidad hay un dispositivo que comprime la mama y la coloca en diferentes posiciones para poder obtener imágenes en distintos ángulos, imágenes que se tomarán de los dos senos, por lo que el proceso es doble.
La mamografía es una técnica que consiste en tomar una imagen de las mamas con rayos X, de manera que puedan observarse posibles alteraciones. La imagen del tejido mamario interno se obtiene porque algunos rayos se absorben, pero otros atraviesan la mama y proyectan una película o imágenes digitales. La unidad de mamografía es una caja rectangular donde está el tubo que produce los rayos. Acoplado a esta unidad hay un dispositivo que comprime la mama y la coloca en diferentes posiciones para poder obtener imágenes en distintos ángulos, imágenes que se tomarán de los dos senos, por lo que el proceso es doble.
La radiación que se genera en este proceso no es de envergadura, aunque se debe evitar abusar de este procedimiento y nunca realizar más de una mamografía al año, en circunstancias normales. Los rayos X sólo atraviesan las mamas, las únicas que se exponen a la radiación durante cerca de media hora, el tiempo medio que tarda en realizarse una mamografía convencional.
La compresión de las mamas, aunque suele ser molesta, se ve compensada por el uso de una dosis más baja de rayos X, al tomarse la imagen de un tejido más delgado. Además, es importante para lograr, en primer lugar, que el pecho no se mueva y puedan salir imágenes borrosas. Tener el pecho bajo tal presión consigue también un grosor uniforme de toda la mama, fundamental para ver mejor el tejido, que queda distribuido de tal modo que las anomalías pequeñas no quedan ocultas tras el tejido mamario.