Las transfusiones de sangre podrían ser perjudiciales para algunos enfermos debido a la pérdida de un gas que experimenta la sangre después de una extracción. Esta es la conclusión a la que llegan dos informes realizados por investigadores estadounidenses y que publica la revista Proceedings of the Natural Academy of Sciences. Según señalan los autores del trabajo, podría explicar por qué algunos pacientes presentan complicaciones postransfusionales.
Aunque las transfusiones de sangre pueden salvar vidas, el almacenamiento de la sangre puede tener «efectos negativos sobre la distribución de oxígeno por parte de los glóbulos rojos», explican los autores en los estudios publicados. La clave está en el óxido nítrico, componente gaseoso de la sangre, cuya función es la de dilatar los vasos sanguíneos para permitir que el oxígeno de los hematíes o glóbulos rojos se transfiera a los diferentes tejidos.
De los dos estudios, realizados en la Universidad de Duke (EE.UU.), se desprende que los niveles de óxido nítrico disminuyen de forma dramática en las tres primeras horas de la extracción, (el 70% de disminución a las 24 horas en modelo animal). Uno de los equipos, liderado por Timothy McMahon, analizó la composición química de sangre donada de forma regular.
Óxido nítrico
Sin óxido nítrico los vasos capilares no se dilatan, los glóbulos rojos se acumulan en las arterias y los tejidos no reciben oxígeno, explica Jonathan Stamler, especialista en medicina cardiopulmonar y director del segundo estudio, en uno de los artículos publicados. Además, a lo largo de los días después de la extracción, los hematíes se endurecen (el gas les proporciona flexibilidad) y su paso por los capilares se hace dificultoso, lo que puede provocar obstrucción de los vasos sanguíneos. Esta situación acarrea problemas cardiovasculares, como infarto o ictus, y puede incluso provocar la muerte.
Los niveles de óxido nítrico disminuyen de forma dramática en las tres primeras horas de la extracción
La sangre se almacena durante 42 días y, si en este periodo no se utiliza, se destruye. En un intento de buscar la solución, el equipo liderado por Stamler inyectó el gas en sangre de perros. Los resultados fueron esperanzadores, ya que se restauró la actividad vasodilatadora y se mejoró el flujo sanguíneo hacia los tejidos. Pese a que todo indica que añadir óxido nítrico en la sangre evitaría los efectos indeseados de la transfusión, los científicos están de acuerdo que hacen falta estudios clínicos para poder trasladarlos a los humanos.
Entre transfusiones
Los componentes sanguíneos que se introducen en el torrente circulatorio de la persona transfundida pueden ser plasma fresco, concentrado de hematíes y concentrado de plaquetas. Los glóbulos rojos, denominados también eritrocitos o hematíes, son las células sanguíneas cuya función principal es la de transportar oxígeno a los tejidos. El 33% de esta célula anucleada lo constituye una proteína llamada hemoglobina. La concentración normal de eritrocitos es de 4,8 y 5,5 millones por milímetro cúbico, en mujeres y hombres, respectivamente.
El plasma, que en condiciones normales representa más de la mitad del volumen de la sangre, es el líquido en el cual se encuentran, en suspensión, las células sanguíneas y los diferentes factores de coagulación, entre otras. El equilibrio en su composición es fundamental para el buen mantenimiento de la salud y, a la vez, determinadas patologías varían su composición. El 90% de su volumen es agua y el resto solutos disueltos repartidos como proteínas plasmáticas (albúminas, globulinas y fibrinógeno), metabolitos orgánicos, sustancias de desecho y sales inorgánicas.
Las plaquetas o trombocitos no son células sino fragmentos celulares que se encuentran en cantidades que oscilan entre 150.000 y 400.000 por milímetro cúbico, cuya función es contribuir en el proceso de coagulación sanguínea. Este componente se utiliza, básicamente, en pacientes con tratamientos de quimioterapia o a los que se les ha realizado trasplante de médula ósea, así como en cirugía mayor. Formadas en la médula ósea, las plaquetas se liberan, en condiciones normales, un 80% a la circulación sanguínea y el resto en el bazo.
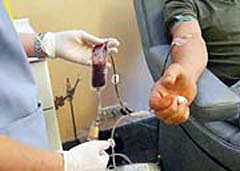
La aféresis es una modalidad de donación de sangre en la que separan, en un mismo proceso y justo en el momento de la extracción, plaquetas, plasma o ambos componentes, retornando al donante, por la misma vía de acceso y mediante un circuito cerrado, el resto de la sangre, fundamentalmente glóbulos rojos. La diferencia con una donación convencional estriba en que el producto final es suficiente para una transfusión, al contrario de lo que sucede en una donación de sangre completa, en la que son necesarias hasta seis donaciones de donantes diferentes para conseguir una dosis terapéutica.
En el caso de extraer sólo plaquetas, el proceso se denomina plaquetoféresis; si es plasma, plasmaféresis. La aféresis puede realizarse con mayor frecuencia que una donación normal ya que los componentes se recuperan en menos de una semana. La única recomendación especial, aparte de las establecidas en las donaciones convencionales, es no haber tomado ni aspirina ni analgésicos una semana antes. El proceso suele durar entre una hora u hora y media aproximadamente, y el donante lo tolera sin problemas.
La plasmaféresis, además, se ha convertido en una opción terapéutica relativamente simple para enfermedades autoinmunes como la miastenia grave o la púrpura trombótica trombocitopénica (trastorno que provoca la formación de coágulos en vasos sanguíneos de todo el cuerpo), entre otras. En el caso de la miastenia, donde se producen unos anticuerpos anómalos (AChR) responsables de la debilidad muscular, la plasmaféresis, o recambio de plasma, permite eliminarlos del torrente circulatorio. Posteriormente se substituye el plasma del enfermo que contiene los anticuerpos por albúmina o plasma de individuos sanos.




