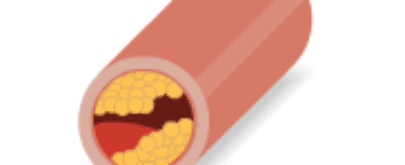
Un equipo de investigadores españoles ha descubierto una de las señales que atraen y guían a las células del sistema inmunitario a la pared arterial para formar las placas ateroscleróticas que provocan la arteriosclerosis. Esta enfermedad inflamatoria crónica, que consiste en un endurecimiento progresivo de las arterias de mediano y gran calibre, causa unas 130.000 muertes al año en España.
El aumento de los niveles de colesterol en sangre (hipercolesterolemia) es uno de los principales factores de riesgo para el desarrollo de arteriosclerosis. El sistema inmunitario desempeña un importante papel en la formación de las placas ateroscleróticas (placas de colesterol) que provocan una inflamación de las paredes de las arterias hasta el punto de causar un estrechamiento que llega a obstruirlas.
Hasta este momento se desconocía cuáles son las señales que atraen y guían a las células del sistema inmunitario a la pared arterial para formar esas placas ateroscleróticas. Ahora, tres grupos de investigación de la Red de Investigación Cardiovascular (RECAVA), perteneciente al Instituto de Salud Carlos III del Ministerio de Ciencia e Innovación, han desarrollado conjuntamente un estudio científico destinado a encontrar alguna de estas señales.
La investigación se realizó en 107 individuos aparentemente sanos que se sometieron a un examen ultrasonográfico de las arterias carótidas para detectar la enfermedad en sus fases más tempranas (aterosclerosis subclínica). Los científicos de la RECAVA observaron cómo los niveles elevados de colesterol en sangre (mayor o igual a 240 mg/dL) se asociaban con una mayor producción de una molécula llamada CCL20. Esta molécula CCL20 es quimioatrayente, es decir, atrae y provoca que entren en funcionamiento los linfocitos T, que son las células del sistema inmunitario que provocan la inflamación de la pared de los vasos sanguíneos.
Los investigadores han conseguido demostrar también que las arterias de pacientes con aterosclerosis sintetizan y liberan CCL20 y que esta molécula se produce sobre todo por las células musculares de las arterias como respuesta a una elevación de las LDL, el llamado colesterol «malo». El estudio describe igualmente que en el proceso interviene NFkappaB, una proteína típica de las reacciones inflamatorias, que en este caso se activa por un componente de las LDL cuyo contenido aumenta cuando éstas se oxidan (ácido lisofosfatídico o LPA). El LPA actúa a través de receptores específicos cuyo bloqueo farmacológico reduce la respuesta de las células musculares a las LDL. Esto significa que la CCL20 podría ser útil como biomarcador de evolución de enfermedad cardiovascular, pero sobre todo podría abrir un nuevo frente de tratamientos pioneros basados en que esta molécula pueda frenar la participación del sistema inmune en la arteriosclerosis y de ese modo retrasar el desarrollo de la enfermedad.