La lipodistrofia se asocia a enfermedades como el virus de la inmunodeficiencia humana (VIH) o a circunstancias tales como trabajar en un “edificio enfermo”. A pesar de que todavía se desconoce cómo se puede prevenir, empiezan a conocerse factores que predisponen a sufrirla y que, en parte, ayudan a predecir si una persona tiene más probabilidades de desarrollarla que otra. Además, a menudo, también se traduce en niveles altos de grasa en sangre (triglicéridos y el colesterol) o bien en niveles altos de glucosa en sangre. No obstante, en los últimos años han aparecido avances que permiten contrarrestar esta alteración en el reparto de la grasa del cuerpo.
Origen y causa de la lipodistrofia
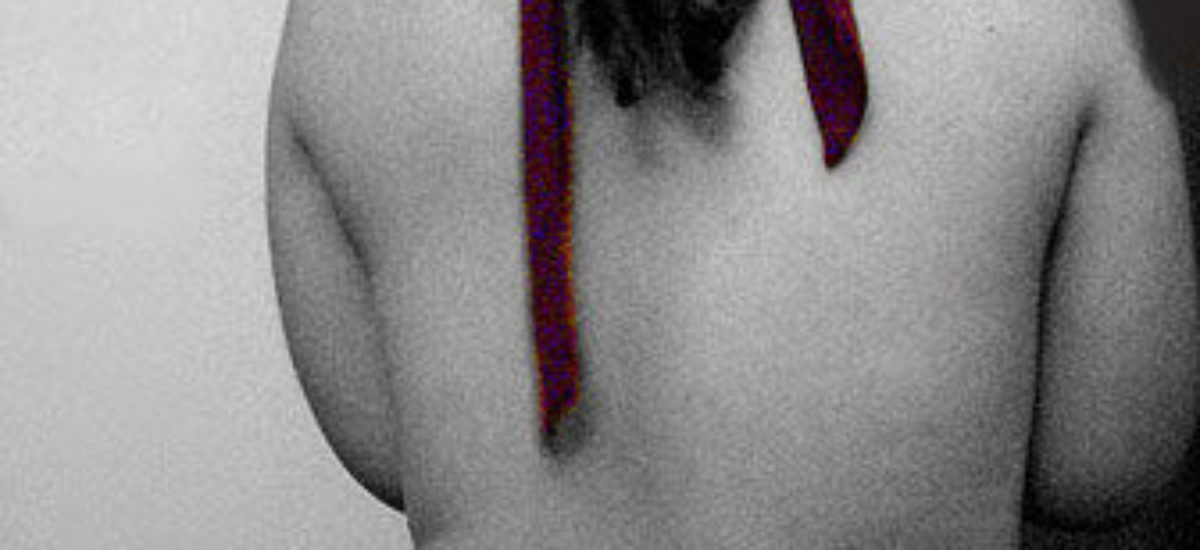
La lipodistrofia, de “lipo” (grasa) y “distrofia” (cambio anormal), se define como cambios anormales en la distribución de la grasa corporal. Algunos de estos cambios -que pueden sufrir las personas infectadas por el virus de la inmunodeficiencia humana (VIH)- son la lipohipertrofia, es decir, una acumulación excesiva de grasa en ciertas partes del cuerpo, y la lipoatrofia, una pérdida de grasa en otras zonas corporales. La lipohipertrofia se localiza en el abdomen, los senos y la zona dorsocervical, de modo que la grasa se acumula en la parte posterior del cuello y en los hombros y da la sensación de que la persona afectada tiene una pequeña joroba, a la que en inglés se ha denominado “buffalo hump” y, en castellano, “joroba o giba de búfalo”. En cambio, la pérdida de grasa se suele presentar en los brazos, piernas, nalgas o en la cara, lo que se conoce como
Agentes causales
Pero, ¿qué causa la lipodistrofia en las personas portadoras del VIH? “Sobre todo, ciertos medicamentos antirretrovirales necesarios para tratar la infección, como los inhibidores de la transcriptasa inversa análogos a nucleósidos (ITIANs): estavudina (d4T), lamivudina (3Tc) y zidovudina (AZT). También se asocia a los inhibidores de las proteasas (IPs)”, detalla Constanza Morén, bióloga del Instituto de Investigaciones Biomédicas August Pi i Sunyer (IDIBAPS), de Barcelona. Esta experta insiste en que hay que recordar que es posible que el propio virus VIH pueda ser otra de las causas.
Además de este tipo de lipodistrofia existen otras formas de causa genética. Aunque, en general, son congénitas, hay otras formas que se pueden manifestar de modo más tardío y que no tienen nada que ver con causas genéticas, sino con factores ambientales a lo largo de la vida. En este sentido, uno de los ejemplos que más han acaparado la atención de los medios de comunicación ha sido la lipoatrofia semicircular, un problema de salud causado por los llamados “edificios enfermos”, del que se desconocen los factores exactos que lo provocan.
Uno de los efectos adversos más frecuentes en niños seropositivos con tratamiento antirretroviral es la lipodistrofia
La lipoatrofia semicircular es una atrofia en una zona semicircular del tejido fino graso subcutáneo. Suele localizarse en la zona de los muslos, aunque también puede aparecer, de manera ocasional, en otras partes de las piernas, brazos o abdomen. Esta afección carece de gravedad y es reversible cuando desaparecen los síntomas que la ocasionan -es decir, cuando se corrigen las causas del “edificio enfermo” que han propiciado su aparición-, aunque puede volver a aparecer al reincorporarse a la vida laboral si las deficiencias del edificio no se han corregido.
No obstante, “los estudios más recientes muestran cómo la causa más probable las descargas electrostáticas que reciben los trabajadores durante su jornada laboral del entorno laboral, el mobiliario, la concentración de aparatos tecnológicos, los materiales utilizados y los campos electromagnéticos… Todos estos elementos pueden ser determinantes en la aparición de la lipoatrofia semicircular”, cuenta Morén.
Los afectados
Numerosos estudios científicos han analizado cuál es la prevalencia (proporción de personas afectadas de la población) en grupos concretos de pacientes portadores del VIH, y todos coinciden en que es muy variable, debido a las diferencias que hay en los criterios diagnósticos. Por ejemplo, en un estudio en la “Revista de Investigación Clínica”, de 2004, de “Epidemiología de las anormalidades en pacientes con infección por VIH”, se observó una incidencia -número de casos nuevos de lipodistrofia- del 42% en los pacientes VIH positivos que se trataban con inhibidores de las proteasas (IPs). Y también se vio que el riesgo de padecer lipodistrofia es proporcional a la duración del tratamiento: éste aumenta un 45% por cada seis meses de tratamiento.
En cuanto a la proporción de hombres y mujeres afectados por la lipodistrofia, se ha detectado que es mucho más común en las féminas. Sin embargo, en el caso de la lipodistrofia asociada al VIH, los estudios han dado resultados contradictorios: algunos indican que las mujeres pueden experimentar la lipodistrofia con una frecuencia ligeramente mayor, mientras que otros no muestran ninguna diferencia en cuanto al sexo.
“Mientras persiste esta controversia lo que parece estar claro es que mujeres y varones pueden experimentar la lipodistrofia de forma diferente. Así, las mujeres con cambios corporales pueden ser más propensas a experimentar un aumento del tamaño de los senos y ganar más peso total que los hombres”, según Morén. Por otro lado, los hombres con cambios en la forma corporal pueden manifestar con mayor frecuencia desgaste en el rostro y las extremidades. Y también son más proclives a presentar cambios anormales en los niveles de colesterol y triglicéridos, señala la experta.
Los niños con VIH tampoco están exentos de padecer lipodistrofia. Se sabe que los efectos adversos más frecuentes en los pequeños seropositivos que reciben tratamiento antirretroviral son, precisamente, las alteraciones metabólicas y la lipodistrofia, según han demostrado diversos artículos, como el del equipo de C. Wedekind publicado en “Pharmacotherapy” (2001), y el del grupo liderado por EG. Leonard sobre las complicaciones metabólicas del tratamiento antirretroviral, publicado en “Pediatrics Infectious Disease Journal? (2003).
Tratamientos para la lipodistrofia

El aspecto de las personas con lipodistrofia se puede mejorar cambiando la terapia antirretroviral o suspendiéndola, siempre con una planificación y control médicos. Un ejemplo de este tipo es la sustitución de la zidovudina (AZT) -si es que su administración se asocia a lipodistrofia- por abacavir (ABC), para intentar frenar su progresión. En el caso de lipohipertrofia, la acumulación excesiva de grasa, existen dos tratamientos posibles. Uno de ellos es la liposucción, una cirugía en la que se extrae la grasa con una tecnología que funciona a modo de aspiradora.
Algunas personas con “joroba de búfalo” se han sometido a esta técnica para eliminarla y, de igual modo, algunos hombres y mujeres con un agrandamiento de senos han recurrido a la cirugía para reducirlos. Esta técnica presenta distintos grados de éxito, ya que ha habido casos en que la acumulación de grasa en la zona dorsocervical se ha reproducido. Otra posibilidad para eliminarla es recurrir al tratamiento de la hormona de crecimiento humano (HGH, en sus siglas inglesas). Referentes a esta opción terapéutica, “algunos informes de un médico de Nueva York aseguran que el tratamiento con HGH reduce la joroba y la obesidad central”, aunque faltan otros estudios que confirmen estos resultados, destaca Morén.
Eliminar la lipoatrofia facial
En la lipoatrofia facial, el tratamiento quirúrgico con grasa del propio paciente está dando buenos resultados
Los implantes sintéticos deben ser no carcinogénicos, no teratogénicos, no migratorios y de características similares al tejido implantado. Y, pese a todas estas precauciones, pueden dar complicaciones como úlceras, si el tejido expulsa el cuerpo extraño, o infecciones. En cambio, los rellenos de tejido adiposo, en general, tienen menos inconvenientes. En este caso, se inyecta tejido graso con una cánula lo menos invasiva posible, apunta Morén.
En Cataluña, desde el último trimestre de 2007, se han efectuado 20 tratamientos con injerto de grasa de la lipoatrofia facial y 64 tratamientos con material sintético en los dos centros de referencia que los aplican: el Hospital Clínic, de Barcelona, y el Hospital Germans Trias i Pujol, de Badalona (Barcelona).